Parkinson gehört zu den häufigsten neurologischen (die Nerven betreffenden) Erkrankungen. Auch wenn Morbus Parkinson nicht heilbar ist, ermöglichen bewährte und neuartige Medikamente und weitergehende Behandlungen eine Linderung der Beschwerden.
Überblick: Was ist Parkinson?
An Morbus Parkinson erkranken überwiegend – aber nicht nur – Menschen, die älter als 55 Jahre sind. Männer sind etwas häufiger betroffen als Frauen. Wenn ein Mensch an der Parkinson-Krankheit leidet, gehen im Gehirn allmählich bestimmte Nervenzellen zugrunde. Es sind vor allem Zellen, die die körpereigene Substanz Dopamin produzieren. Dopamin sorgt als hormonähnlicher Botenstoff zwischen Nervenzellen dafür, dass diese miteinander kommunizieren können.
Der Mangel an Dopamin führt zu einem Überangebot anderer Botenstoffe in Ihrem Gehirn. Durch dieses Ungleichgewicht können auffällige Störungen der Beweglichkeit entstehen, zum Beispiel die Verlangsamung von Bewegungen. Diese Einschränkungen können wir mit Medikamenten behandeln. Ergänzende Behandlungen (zum Beispiel Physiotherapie) können Ihnen weitere Erleichterung verschaffen.
Daneben führt die Parkinson-Erkrankung aber auch zu Störungen in anderen Bereichen des Gehirns, ja sogar auch im Nervensystem, welches die inneren Organe versorgt. Daher leiden Parkinson betroffene Personen nicht nur an motorischen Symptomen wie Verlangsamung und Zittern, sondern an einer Vielzahl von nicht-motorischen Symptomen. Dazu können Verstopfung, Verlust des Riechvermögens, das Ausleben von Träumen in der Nacht, und im weiteren Verlauf der Erkrankung andere Schlafprobleme, Blutdruck-Störungen, Stimmungsschwankungen, Gedächtnisprobleme, Schmerzen und viele weitere Symptome auftreten. Zu beachten ist, dass diese Symptome nicht bei allen Betroffenen gleichermassen auftreten, oder gar nicht auftreten müssen.
Parkinson: Häufigkeit und Alter
Mehr als 15‘000 Menschen in der Schweiz leiden an Parkinson. Jährlich kommen etwa 1‘000 bis 1‘500 weitere betroffene Personen hinzu. Die meisten von ihnen sind zum Zeitpunkt der Diagnose zwischen 50 und 60 Jahre alt. Mit zunehmendem Alter steigt die Wahrscheinlichkeit, an Morbus Parkinson zu erkranken: Etwa ein Prozent der 60-Jährigen haben Parkinson und etwa drei Prozent der 80-Jährigen. Zwar tritt Parkinson in jüngeren Jahren deutlich seltener auf. Doch zwischen fünf und zehn Prozent aller an Morbus Parkinson Erkrankten sind jünger als 40 Jahre. In diesen Fällen sprechen Fachleute von einer «früh beginnenden» Parkinson-Krankheit. Wenn Parkinson sich vor dem 21. Lebensjahr zeigt, was noch seltener vorkommt, nennt man das eine «juvenile» (jugendliche) Parkinson-Erkrankung.

Parkinson: Ursachen und Risikofaktoren
Obwohl Morbus Parkinson schon 1817 von dem englischen Arzt James Parkinson beschrieben wurde, ist die Ursache für die nach ihm benannte Krankheit in den meisten Fällen weiterhin unbekannt. Fachleute sprechen deshalb auch vom «idiopathischen Parkinson-Syndrom», kurz IPS. «Idiopathisch» bedeutet, dass es keine erkennbare Ursache gibt. Etwa 75 Prozent aller Parkinson-Patientinnen und -Patienten haben die idiopathische Krankheitsform.
Diesem idiopathischen Parkinson-Syndrom liegt eine sogenannte Protein-Aggregations-Störung zugrunde. Dies bedeutet, dass ein Eiweiss (Protein), welches auch im gesunden Gehirn vorkommt, sich krankhaft faltet und dann in Nervenzellen ablagert. Dies führt nach unserem heutigen Verständnis zum vorzeitigen Absterben der Nervenzellen, also einer neurodegenerativen Erkrankung. Weshalb sich das Eiweiss aber so verhält, ist bis heute nicht klar – wir kennen die Ursache nicht.
Bei den übrigen 25 Prozent der an Morbus Parkinson Erkrankten ist die Ursache ihrer Krankheit bekannt. Diese lassen sich in folgende Gruppen einteilen:
- Patientinnen und Patienten mit einem familiären Parkinson-Syndrom (auch genetisches Parkinson-Syndrom genannt) haben die Veranlagung für ihre Krankheit geerbt. Sie tritt oft schon vor dem 40. Lebensjahr auf.
- Bei Patientinnen und Patienten mit einem symptomatischen Parkinson-Syndrom (auch sekundäres Parkinson-Syndrom genannt) sind Umwelteinflüsse oder eine andere Krankheit der Auslöser. Zum Beispiel Giftstoffe, Medikamente, eine Durchblutungsstörung oder eine Stoffwechselstörung.
- Personen mit einem atypischen Parkinson-Syndrom leiden an einer anderen neurodegenerativen Erkrankung, bei der sich Eiweisse krankhaft ablagern und Nervenzellen absterben. Dazu zählen beispielsweise die progressive supranukleäre Paralyse, die Multisystem-Atrophie oder die Lewy-Körperchen-Erkrankung.
Parkinson: Symptome
Wenn jemand an Parkinson erkrankt sind, muss damit gerechnet werden, dass sich früher oder später auffällige Symptome zeigen, die auch den Mitmenschen nicht verborgen bleiben. Sie treten meist noch nicht zu Beginn der Erkrankung auf, und sie können unterschiedlich stark ausgeprägt sein:
- Akinesie: Dieses Symptom ist immer vorhanden, vereinzelt wird es auch Bradykinesie oder Hypokinesie genannt. Es kennzeichnet eine Verlangsamung und Verarmung der Bewegungen. Flüssige Bewegungen fallen zunehmend schwerer, und die Bewegungen werden langsamer. Möglicherweise brauchen betroffene Menschen dadurch länger, um Knöpfe zu öffnen oder sich zu kämmen. Die Schritte beim Gehen können langsamer und kleiner werden.
- Rigor: Darunter versteht man eine Versteifung der Muskulatur, welche von den Patientinnen und Patienten oft unangenehm wahrgenommen wird.
- Tremor: Wenn die Arme oder Beine ruhig aufliegen, kommt es oft zum Zittern. Wie alle Symptome der Parkinson-Erkrankung tritt es zunächst nur einseitig, später aber beidseitig auf. Zu beachten gilt, dass nicht jede Parkinson betroffene Person unter einem Zittern leidet.
- Posturale Instabilität: Möglicherweise führt der Parkinson dazu, dass Patientinnen und Patienten unerwartet aus dem Gleichgewicht geraten und stürzen. Wir nennen diese mangelnde Stabilität des Körpers posturale Instabilität (der lateinische Begriff «postura» heisst Haltung). Die Stellreflexe, die uns aufrecht halten, wenn wir stehen, sind vermindert.
Neben diesen typischen Parkinson-Symptomen, die die Motorik (die Bewegungstechnik) betreffen, können weitere und nicht-motorische Symptome auftreten, beispielsweise
- Schlafstörungen, Tagesschläfrigkeit
- Verstopfung, verzögerte Magenentleerung, Blasenschwäche, Erektionsstörungen
- Verminderte Blutdruck-Regulation (Absacken des Blutdrucks beim Aufstehen)
- Geruchsstörungen
- Gedächtnisstörungen
- Ängstlichkeit, depressive Verstimmungen
- Schmerzen
- Schluckstörungen, Sprechstörungen
Tiefe Hirnstimulation bei Parkinson
Das Team am USZ führt die tiefe Hirnstimulation seit 2009 erfolgreich durch und ist heute mit Abstand das grösste Zentrum für tiefe Hirnstimulation und funktionelle Neurochirurgie mit den meisten Eingriffen pro Jahr in der Schweiz. Neben der Behandlung von Bewegungsstörungen wie Parkinson oder Tremor wurden am USZ auch neue Indikationen wie beispielsweise Epilepsie oder schwerste Depressionen landesweit erstmals durchgeführt.
Parkinson: Diagnose durch uns
In einem späteren Stadium der Krankheit ist die Diagnose meistens nicht so schwierig: die Kombination von typischen Symptomen mit dem Ansprechen auf gewisse Medikamente gibt gute Hinweise auf die Diagnose. Morbus Parkinson früh zu erkennen ist wesentlich schwieriger. Deshalb hilft es, Veränderungen an sich selbst, die merkwürdig oder verdächtig erscheinen, möglichst frühzeitig zu notieren (mit Datum). Vielleicht fällt auf, dass sich die Schrift verändert hat, vielleicht fällt das Zähneputzen schwerer als bisher, vielleicht kommt es zum Ausleben von Träumen gegen die Morgenstunden, möglicherweise ist das Riechvermögen beeinträchtigt. Solche Anzeichen können helfen, einer Parkinson-Erkrankung frühzeitig auf die Spur zu kommen.
Nach einer klinischen Befragung und Untersuchung muss geklärt werden, ob die Diagnose zutrifft oder ob womöglich eine andere Erkrankung vorliegt. Um andere Krankheitsbilder auszuschliessen, eignen sich verschiedene Verfahren:
- Der Levodopa-Test (kurz L-Dopa-Test). Der Wirkstoff Levodopa (L-Dopa) ist eine Vorstufe des körpereigenen Dopamins. Nach der Verabreichung dieser Substanz wird beobachtet, ob sich daraufhin gewisse Symptome verbessern, die auf Parkinson hindeuten. Wenn das der Fall ist, hat der L-Dopa-Test den Verdacht auf Morbus Parkinson bekräftigt, ohne beweisend zu sein. Mit diesem ausführlichen Test lernen wir unsere Patientinnen und Patienten ganz besonders gut kennen.
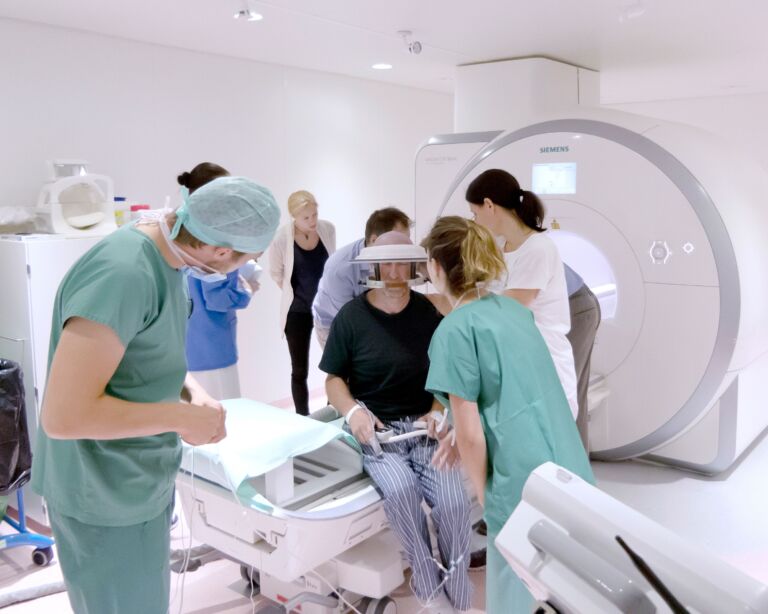
- Magnetresonanztomografie (MRT), auch Kernspintomografie Mit diesem bildgebenden Verfahren lassen sich Schnittbilder anfertigen, die die Strukturen des Gehirns zeigen. Beim Kernspin entstehen keine Röntgenstrahlen. Meistens haben Parkinson betroffene Personen ein normales MRT, aber einzelne Befunde können dennoch auf die Diagnose hinweisen.
- Computertomografie (CT). Dieses bildgebende Verfahren basiert auf Röntgenstrahlen und wird hauptsächlich verwendet um andere Ursachen für die Störung wie z.B. einen Schlaganfall oder einen Hirntumor auszuschliessen. Wie auch beim MRT präsentieren die von Parkinson betroffene Personen auch beim CT meist ein normales Bild.
- Nuklearmedizinische Untersuchungen (SPECT (Datscan®) und PET). Diese bildgebenden Verfahren können Stoffwechselvorgänge im Gehirn sichtbar machen. Mittels Datscan® SPECT kann festgestellt werden, ob die Menge der Nervenzellen verringert ist, die Dopamin ausschütten. Mittels FDG-PET wird der Zuckerstoffwechsel des Gehirns sichtbar gemacht, was zur Unterscheidung der Parkinson-Krankheit von anderen Bewegungsstörungen im Frühstadium hilfreich sein kann.
- Schlaflabor-Untersuchungen. Bei der Parkinson-Erkrankung gibt es sehr typische Auffälligkeiten im Nachtschlaf, welche im Schlaflabor nachgewiesen werden können und die Diagnose unterstützen. Ausserdem hilft die Untersuchung in der Abgrenzung von gewissen atypischen Parkinson-Syndromen.
- Genetische Tests. Bei Verdacht auf eine familiäre Belastung bzw. eine genetische Ursache können weitergehende Untersuchungen von speziellen Genen diagnostisch weiterführen.
- Mit neuen, in unserem Falle von der ETH entwickelten, Geräten, die am Körper getragen werden, können gewisse Bewegungsstörungen genauer untersucht werden, was in diagnostischer Hinsicht sehr hilfreich sein kann.
Parkinson: Vorbeugen, Früherkennung, Prognose
Es gibt keine konkreten Vorbeugemassnahmen, mit denen gezielt die Veränderungen im Gehirn vermieden werden können, die Parkinson auslösen. Empfehlenswert sind aber auf jeden Fall allgemeine Massnahmen für die Gesundheit, indem man sich gesund ernährt, genügend und gut schläft, und sich regelmässig viel bewegt. Eine Studie aus den USA lässt die Annahme zu, dass Menschen, die in jüngeren Jahren viel Sport treiben, ein geringeres Risiko haben, später an Parkinson zu erkranken. In einer unveröffentlichten Studie aus Deutschland gibt es Hinweise darauf, dass eine fleischlose oder –arme Ernährung sich positiv auf das Risiko auswirkt, und eigene Untersuchungen aus Zürich zeigen einen Zusammenhang zwischen gutem Tiefschlaf und einer besseren Prognose.
Nach wie vor gibt es keine bewiesene Behandlung, welche den Parkinson hinauszögert oder bremst. Möglicherweise wird allerdings in ein paar Jahren eine solche Strategie zur Verfügung stehen, wenngleich die Erfahrung aus der Alzheimer-Forschung zeigt, dass wir die Erwartungen an einen solchen Durchbruch nicht zu hoch setzen sollten. Dannzumal wird es noch entscheidender, eine Parkinson-Erkrankung früh, wenn möglich vor den motorischen Symptomen, zu erkennen. Insbesondere dem Ausleben der Träume im Schlaf, der sogenannten REM-Schlaf-Verhaltensstörung, könnte dann eine Schlüsselrolle zukommen.
Parkinson: Verlauf und Prognose
Wie eine Parkinson-Erkrankung verlaufen wird, lässt sich nicht vorhersagen. Das Krankheitsbild ist individuell und kann sich über die Jahre hinweg mehrfach verändern. Es ist damit zu rechnen, dass Medikamente, die anfangs gut helfen, nach einer gewissen Zeit neu dosiert und ergänzt müssen. Ausserdem zeigen sich im Verlauf mehr und mehr nicht-motorische Symptome, die in gewissen Fällen noch einschneidender sein können als die Verlangsamung und das Zittern.
Selbsthilfegruppen
Der Austausch mit Gleichbetroffenen kann bei der Bewältigung einer Krankheit eine grosse Unterstützung sein. Beratung auf der Suche nach einer geeigneten Selbsthilfegruppe erhalten Sie bei Selbsthilfe Zürich. Selbsthilfe Zürich und das Universitätsspital Zürich sind Kooperationspartner im nationalen Projekt «Gesundheitskompetenz dank selbsthilfefreundlicher Spitäler».
Parkinson: Therapie und Behandlungen
Am Universitätsspital Zürich bieten wir spezialisierte Behandlungsmethoden und Therapien für Parkinson-Patienten und Patientinnen an, darunter physio- und ergotherapeutische Ansätze sowie Pumpentherapien. Es gibt einige Medikamente, mit denen sich Parkinson-Symptome gut behandeln lassen. Erfahren Sie mehr über unsere detaillierten Behandlungsverfahren zur gezielten Verbesserung der Lebensqualität bei Parkinson.
Details zu den Behandlungen