Was ist das Merkelzellkarzinom?
Der Name Merkelzellkarzinom stammt von der Ähnlichkeit der Krebszellen zu den Merkelzellen in der Haut. Merkelzellen befinden sich einzeln oder in Gruppen in der Oberhaut, der äusseren der drei Schichten unserer Haut, und spielen eine Rolle beim Tastsinn.
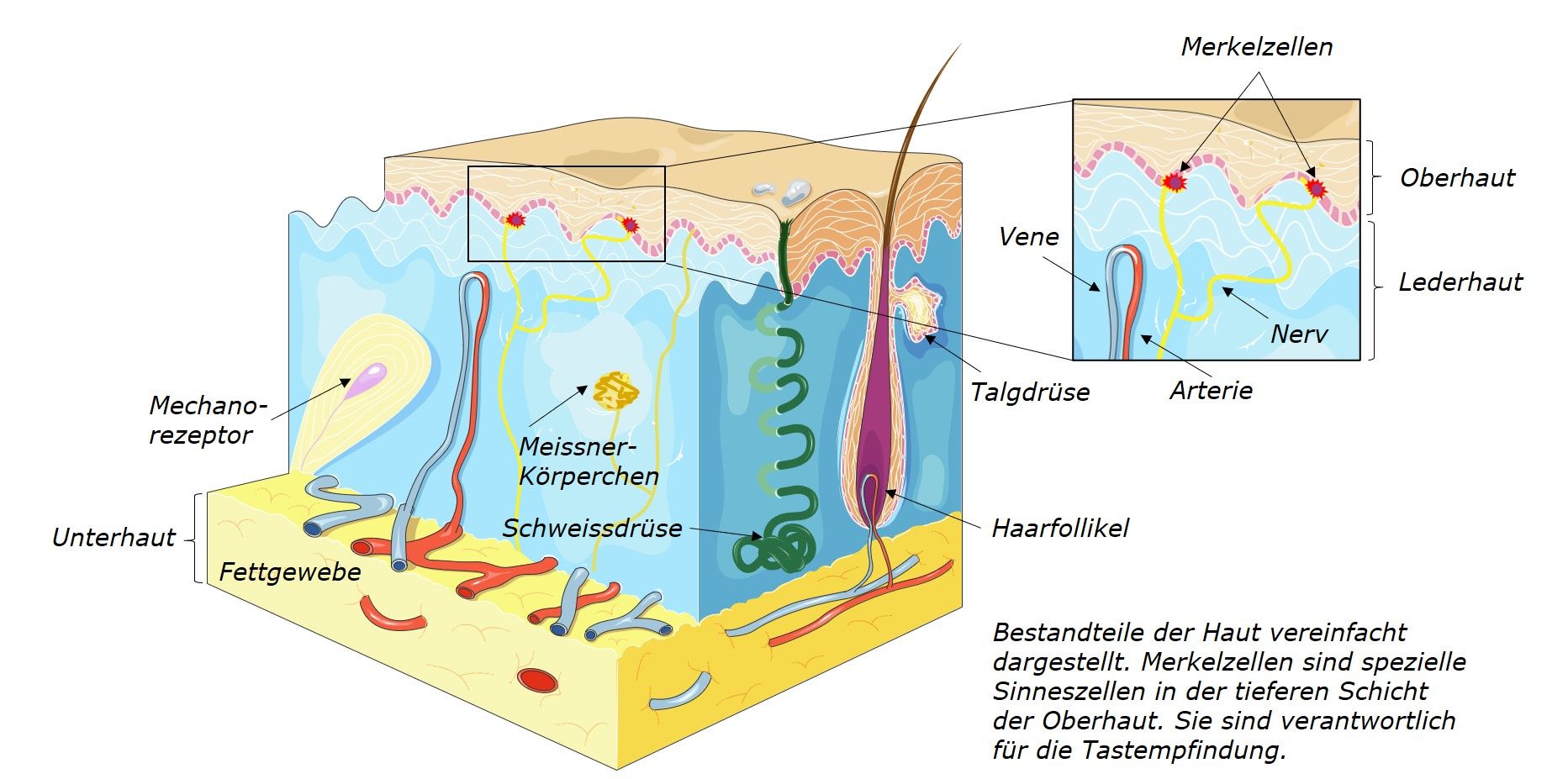
Das Merkelzellkarzinom – Patientenbroschüre der Merck (Schweiz) AG; Bild adaptiert nach der Vorlage von Servier Medical Art, Creative Commons Licence
Wie häufig kommt das Merkelzellkarzinom vor?
Jedes Jahr erkranken in Europa etwa zwei bis vier Menschen pro 1 Million Einwohner an einem Merkelzellkarzinom. Somit ist das Merkelzellkarzinom 30-mal seltener als der schwarze Hautkrebs (Melanom).
Warum wird das Merkelzellkarzinom als aggressiver Hautkrebs bezeichnet?
Merkelzellkarzinome wachsen schnell und breiten sich rasch aus. Ein Drittel der Patienten und Patientinnen leidet bereits bei Erstdiagnose an Absiedlungen (Metastasen) in den regionalen Lymphknoten. Wird die Erkrankung nicht rechtzeitig behandelt, verläuft sie bei rund einem Drittel der Betroffenen tödlich und ist somit dreimal gefährlicher als das Melanom.
Ursachen
Das Merkelzellkarzinom entwickelt sich meistens auf sonnenexponierter Haut (z. B. Kopf, Hals, seltener Arme und Beine) als schmerzloser, fester Knoten, der rot-violett oder hautfarben sein kann. Das Merkelzellkarzinom kann aber auch seltener an sonnengeschützten Stellen, wie dem Gesäss oder der Kopfhaut entstehen.
Was sind Ursachen für ein Merkelzellkarzinom?
Die Entstehung eines Merkelzellkarzinoms kann unterschied-liche Ursachen haben. Der genaue Einfluss der verschiedenen Faktoren ist noch nicht endgültig erforscht.
„Merkelzell-Polyomavirus“
Das „Merkelzell-Polyomavirus“ ist ein humanes Virus, das in etwa 80 Prozent aller Merkelzelltumoren nachweisbar ist. Ein Grossteil der Bevölkerung ist bis zum Alter von 20 Jahren bereits mit diesem Virus in Kontakt gekommen. Allerdings ist noch unklar, wann und unter welchen Umständen eine Infektion mit dem Merkelzell-Polyomavirus zur Entstehung eines Merkelzellkarzinoms führt. In den verbleibenden 20 Prozent aller Merkelzellkarzinome ist das Virus nicht nachweisbar. Das lässt darauf schließen, dass das Virus bzw. seine kontinuierliche Anwesenheit nicht für alle Fälle von Merkelzellkarzinomen ursächlich verantwortlich ist. Darüber hinaus tragen die meisten Menschen während ihres gesamten Lebens Polyomaviren in sich, ohne jemals ein Merkelzellkarzinom zu entwickeln. Diese Beobachtungen könnten sich dadurch erklären lassen, dass nach einer Infektion mit dem Polyomavirus weitere Faktoren wie UV-Einwirkung oder Beeinträchtigung des Immunsystems nötig sind, um die Krebsentwicklung zu stimulieren.
Eingeschränkte Funktion des Immunsystems
Eine eingeschränkte Funktion des Immunsystems (Immun-suppression) und die Entstehung eines Merkelzellkarzinoms sind eng miteinander verknüpft: Menschen, bei denen das Immunsystem langfristig eingeschränkt ist, haben ein bis zu 15-fach erhöhtes Risiko, ein Merkelzellkarzinom zu entwickeln. Dazu gehören Patienten und Patientinnen mit hämatologischen Erkrankungen (z. B. Leukämien) oder Personen, die ein Organtransplantat erhalten haben und immunsupprimierende Medikamente einnehmen müssen.?
Ultraviolette Strahlung (Sonne, Solarium)
Die wissenschaftliche Datenlage deutet auch auf einen starken Zusammenhang zwischen Merkelzellkarzinom und ultravioletter Strahlung hin. UV-Exposition stellt eine doppelte Gefahr dar: Sie schädigt die Haut und erhöht das Risiko für Hautkrebs. Zudem unterdrückt sie auch das Immunsystem und schränkt so seine Fähigkeit ein, Hautschäden zu reparieren und Hautkrebserkrankungen sowie andere Krankheiten zu bekämpfen.
