Präanalytik des Universitären Zentrums für Labormedizin und Pathologie
Ein leider oftmals zu wenig beachtetes Thema ist die Präanalytik, also sämtliche Teilschritte von der Gewinnung der Probe bis zu ihrer Messung. Fehler während dieser Zeit sind die häufigste Ursache für klinisch unplausible Resultate.
Da sich die meisten Teilschritte der Kontrolle des Labors entziehen, muss darauf hingewiesen werden, dass die Analyseergebnisse und Befundungen des IKC, der HAD und der AKI nur unter der Einschränkung gelten, dass die Vorgaben zur Präanalytik korrekt umgesetzt wurden.
Blut
Die Qualität von Laboruntersuchungen wird stark von Einflussgrössen und Störfaktoren beeinflusst, welche durch korrektes Vorgehen bei der Vorbereitung des Patienten, der Blutentnahme, bei Probenlagerung und -transport kontrolliert oder ausgeschlossen werden können.
- Körperliche Massnahmen: Starke körperliche Belastung und einige therapeutische und diagnostische Massnahmen, wie intramuskuläre Injektionen und Prostatapalpation führen zum Anstieg von diversen Enzymen und Substraten. Die Angabe des Entnahmezeitpunktes ist besonders wichtig bei Parametern, die circadianen Rhythmen unterliegen (zum Beispiel Eisen und Cortisol).
- Nahrungsaufnahme: Sehr viele Parameter werden durch Nahrungsaufnahme verändert. Die Referenzbereiche beziehen sich auf Blutproben, die im Nüchternzustand (mindestens 8 Stunden postprandial) gewonnen wurden. Deshalb erfolgt die Probengewinnung idealerweise beim nüchternen Patienten. Ist dies nicht möglich, müssen die Laborergebnisse mit entsprechendem Vorbehalt interpretiert werden. Für einige Parameter existieren zudem spezielle Diätvorschriften.
- Arzneimittel: (Einschliesslich Plasmaexpander) Sie zeigen mit ihren Metabolite Interferenzen durch Eigenfarbe (Rifampicin, Anthrachinone), durch Fluoreszenz (Tetrazykline), durch reduzierende Eigenschaften (Ascorbinsäure, Dopa), durch Chelatbildung (Phenothiazine) oder durch den Einfluss auf die Plasmaeiweissbindung (hormonelle Kontrazeptiva). Generell ist zu beachten, dass Arzneimittel die Resultate von Laboranalysen nicht nur durch methodische Interferenzen beeinflussen können, sondern dass häufiger unbekannte resp. unerwartete pharmakologische Effekte in-vivo zu Veränderungen führen.
- Venöse Stauung: Sie darf nur kurzfristig angelegt werden. Eine Minute sollte nicht überschritten werden, da es sonst zu einer Konzentrierung von Zellen und makromolekularen Substanzen wie Proteinen (z.B. Enzyme) und der daran gebundene Moleküle (z.B. Lipide, Bilirubin, Hormone, Medikamente, Eisen, Calcium, Magnesium) kommt. Eine aufrechte Körperhaltung hat denselben Effekt, weshalb die Blutentnahme im Sitzen oder Liegen empfohlen wird.
- Repetierter Faustschluss: Das «Pumpen» während der Blutentnahme führt zu einem Anstieg von Kalium und Magnesium.
- Unzureichende Füllung des Röhrchens: Dies kann zu fehlerhaften Ergebnissen führen. Die Röhrchen müssen bis zur angegebenen Markierung gefüllt sein (kleines Dreieck oberhalb des farbigen Balkens) oder bis oberhalb des Balkens. Der Grund hierfür liegt im vorgeschriebenen Mischungsverhältnis Vollblut und Zusatz. Vor allem wichtig ist dies bei den Gerinnungsröhrchen, wo kleine Abweichungen bereits zu massiven analytischen Fehlern führen. Vacutainer mit Zusätzen nach der Blutentnahme fünf Mal sorgfältig kippen, damit die Zusätze mit dem Blut vermischt werden.
- Gerinnungshemmende Zusätze in den Entnahmeröhrchen: Sie können manche Tests stören. Die Farbkodierung auf unseren Auftragsformularen ist deshalb strikt zu beachten und bei der Blutentnahme sollten die Materialien in der richtigen Reihenfolge gewonnen werden (siehe unter Probengefässe). Niemals Blut von einem Röhrchentyp in ein anderes schütten!
- Hämolyse: Im Plasma/Serum führt sie (durch fehlerhafte Entnahme, durch ungenügendes Mischen, durch falsche Lagerung u.v.a.) zu Anstieg von Kalium und einer Reihe von Enzymen, z.B. LDH, CK, AST. Ausserdem stört die durch Häm bedingte Eigenfärbung bei einer Reihe von Farbreaktionen (z.B. P-Amylase) sowie bei Einzelfaktorbestimmung (Gerinnung).
Häufigste Ursachen der Hämolyse sind:- Blutgewinnung aus Kathetern und zu klein- oder zu grosslumigen Kanülen
- Zu lange Stauung (max 1 Minute: nach Punktion für die Aspiration Stauung öffnen)
- Aspiration von Desinfektionsmittelresten in die Probe: Das Desinfektionsmittel muss vor der Punktion getrocknet sein.
- Ikterie: Sie kann bei Absorptionsmessungen im Bereich zwischen 400-500 nm und bei einigen immunologischen Methoden (FPIA) interferieren.
Lipämie des Plasma/Serum führt durch Verdrängungseffekte zu einer scheinbaren Erniedrigung der Elektrolyte (Natrium, Kalium, Calcium). Die Trübung kann bei Turbidimetrie- und Absorptions-messungen stören. Stark lipämische Proben werden im Labor ultrazentrifugiert (ausser zur Bestimmung von Cholesterin, Triglyceride, Ammoniak und Alkohol). - Lagerung und Transport: Grundsätzlich soll eine Probe nicht gelagert werden, sondern unmittelbar nach der Abnahme dem Transportdienst übergeben werden. Ein zu langes Intervall (länger als eine Stunde) zwischen Blutentnahme und Abtrennen der zellulären Bestand-teile führt unter anderem zu einem Anstieg von Kalium und Verlust von Glukose im Heparinplasma oder Serum. Ist eine Lagerung unvermeidlich, so empfehlen wir Raumtemperatur und Dunkelheit. Die Probe ist verschlossen aufzubewahren, da es sonst durch Verdunstung (auch im Kühlschrank!) zu einer Konzentrierung beinahe aller Parameter kommt!
- Spurenelement-Röhrchen: Es darf nach der Blutentnahme keinesfalls geöffnet werden (Kontaminationsgefahr). Für Blutentnahmen zur Spiegelbestimmungen von Medikamenten sollte nicht dieselbe Leitung wie für die Infusion desselben Medikamentes benutzt werden.
Abnahme von Testblut: Die Ausgabe von Blutkonserven erfolgt nur nach zwei unabhängigen Blutgruppenbestimmungen. Die Ausnahme ist ein akuter Notfall mit sofortigem Transfusionsbedarf.
Auswärtige Blutgruppenbestimmungen werden akzeptiert.
- Unabhängig bedeutet: Es braucht zwei separate Blutentnahmen. Auftragskleber müssen von der Blut abnehmenden Person selber gerichtet werden, Patient wird erneut nach Name, Vorname und Geburtsdatum befragt.
- Mit ihrem Kürzel sowohl auf dem Blutröhrchen als auch auf dem Auftragsformular übernimmt die Pflegende die Verantwortung für die korrekte Identifikation des Patienten und ist daher rechtlich haftbar.
- Wenn die Blutgruppe bereits bekannt ist, muss nur eine Blutentnahme (Testblut) durchgeführt werden, um den Antikörpersuchtest durchzuführen.
- Citrat-Röhrchen (hellblau) für Gerinnungsanalysen (z.B. Quick) müssen unbedingt bis zur Markierung gefüllt werden, um korrekte Resultate zu ermöglichen. Schaumbildung bei der Entnahme ist zu vermeiden. Auf keinen Fall darf der Inhalt mit einem anderen Röhrchen komplettiert werden. Bei unvollständiger Füllung muss der Vacutainer weggezogen, das Röhrchen fünf Mal sorgfältig gekippt werden und wieder aufgesetzt und das fehlende Restvolumen aufgefüllt werden. Allenfalls muss auch erneut eine Probe entnommen werden.
- Bei einem Hämatokrit > 0,6 l/l müssen speziell adaptierte und übers Gerinnungslabor zu beziehende Blutentnahmeröhrchen (Citrat) eingesetzt werden.
- Proben müssen unter geeigneten Bedingungen transportiert und gelagert werden (z. B. keine Lagerung im Kühlschrank).
- Proben für PFA-Verschlusszeit und Thrombozytenaggregation dürfen nicht mit der Rohrpost verschickt werden, sondern müssen umgehend per Transportdienst ans Labor weitergegeben werden.
Urin
- Das 1. Morgenurin als Entnahmezeitpunkt eignet sich vor allem für bakterielle Untersuchungen, Teststreifen, Nitrit-Tests, Sediment, Proteindiagnostik und klinisch chemische Untersuchungen.
- Das 2. Morgenurin ist geeignet für Teststreifen, Glukose oder Proteine, allerdings nicht für Nitrit-Tests
- Spontanurin ist nur in Akutsituationen sinnvoll und ungeeignet für bakterielle oder mikrobielle Untersuchungen
Diese Form von Urin eignet sich vor allem für bakterielle Untersuchungen.
Der Entnahmezeitpunkt entspricht einer definierten Sammelperiode, meist 24 Stunden. Sammelurin eignet sich für klinisch-chemische Untersuchungen, allerdings ist es ungeeignet für bakterielle oder mikroskopische Untersuchungen.
Spontanurinproben sind eher für qualitative Aussagen geeignet. Für die meisten Fragestellungen wird Mittelstrahlurin benötigt. Gerade hier sind genaue Instruktionen des Patienten nötig:
- Reinigung von Händen und Genitalien
- Sammlung des Mittelstrahls ohne Unterbruch der Miktion

Gewinnung von Mittelstrahlurin bei Männern
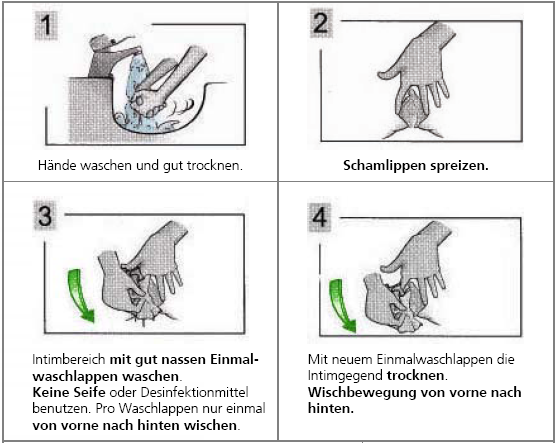
Gewinnung von Mittelstrahlurin bei Frauen
Um die Bestimmung korrekter und plausibler Ergebnisse zu gewährleisten, sind die entsprechenden Sammelvorschriften unbedingt einzuhalten. Insbesondere ist der Patient genau zu instruieren:
- Der erste Morgenurin ist zu verwerfen. Die Smamlezeit beginnt mit dem zweiten Morgenurin.
- Sämtliche Miktionen während des Tages und der folgenden Nacht in das Sammelgefäss geben.
- Der erste Morgenurin des nächsten Tages wird als letzte Portion gesammelt.
- Sammelzeit und Urinmenge auf dem Auftragsformular eintragen.
- Sammelurin gut mischen und ca. 100 ml in Urinbecher mit Drehverschluss abfüllen.
Teilweise ist es notwendig den Urin lichtgeschützt und/oder gekühlt zu sammeln (siehe UZL-Analysenauskunftsystem)
Für etliche Untersuchungen im Sammelurin, sind besondere Zusätze nötig, um zu verhindern, dass dieser während der Sammlung ausfällt oder verstoffwechselt wird. Die Tabelle gibt eine Übersicht. Genaue Vorschriften finden Sie bei den jeweiligen Parametern im UZL-Analysenauskunftssystem.
Zusammenfassende Übersicht zur Urinsammlung:
| Analysen, die nur mit Salzsäure Zusatz durchgeführt werden können: | Analysen, die auch aus angesäuertem Urin durchgeführt werden können: | Analysen, die nur ohne Zusatz durchgeführt werden können: |
| Ammonium (alternativ Thymol/Paraffinöl) Calcium HIES Katecholamine Magnesium Metanephrine Oxalat Phosphat + Clearance VMS und HVS |
Citrat Cortisol Glukose Harnstoff Kalium Kreatinin + Clearance Natrium |
Albumin Chlorid Delta-Aminolävulinsäure Harnsäure Osmolalität Pankreas-Amylase pH Porphobilinogen Protein total Spurenelemente und Blei (Spezialgefäss) Thiocyanat |
Falls Analysen aus Urin mit und ohne Säurezusatz notwendig sind, muss der Urin an zwei verschiedenen Tagen gesammelt werden.
Zurückweisung von Aufträgen und Proben
In den folgenden Fällen werden die beauftragten Analysen nicht durchgeführt:
- fehlende oder diskrepante Probenidentifizierung
- falsches Probenmaterial
- blutverschmierte Vacutainer
- zu lange Transportdauer oder falscher Transport für Analyten die nicht stabil sind.
- ungenügende Menge im Probenröhrchen.
- für externe Einsender: fehlende Angaben zum Patienten, welche für die Abrechnung notwendig sind.