Behandlungsmöglichkeiten
Folgende Behandlungsmöglichkeiten gibt es bei Bauchspeicheldrüsenentzündung:
- Milde Pankreatitis: Unter konservativer Therapie mit Schmerzmitteln heilt die milde Pankreatitis, welche mit 80 % am häufigsten ist, innerhalb weniger Tage vollständig aus. Es braucht in der Regel keine speziellen diagnostischen und therapeutischen Interventionen. Es ist jedoch wichtig, die Ursache für die Bauchspeicheldrüsenentzündung zu finden. Die häufigsten Ursachen sind Alkohol und Gallensteine. Andere weniger häufige Ursachen können eine Hyperlipidämie oder ein Pankreastumor sein. Bilden allerdings Gallensteine die Ursache der milden Pankreatitis, so muss die Gallenblase als Reservoir der Gallensteine entfernt werden, um einen weiteren Entzündungsschub verhindern zu können. Diese Operation wird nach Abklingen der akuten Entzündungsreaktion laparoskopisch durchgeführt. Sie darf aber auch während des gleichen stationären Aufenthaltes durchgeführt werden.
- Schwere Pankreatitis: Patientinnen und Patienten mit einer schweren Pankreatitis benötigen oftmals eine intensivmedizinische Behandlung zur Überwachung und Therapie der verschiedenen Organfehlfunktionen. Wiederholte Röntgen- und Laboruntersuchungen, Antibiotika und künstliche Ernährung sind notwendig. Wenn Gallensteine die Ursache darstellen, wird eine ERCP-Untersuchung durchgeführt. Das durch die Entzündung zerstörte Pankreasgewebe weist eine hohe Infektionsrate auf. Dieses infizierte Gewebe kann den Ausgangspunkt für eine Sepsis darstellen, sodass es durch einen operativen Eingriff („Nekrosektomie“) entfernt werden muss. Auch trotz der heute bestmöglichen Behandlungsmethoden können Patienten und Patientinnen an einer schweren akuten Pankreatitis versterben.
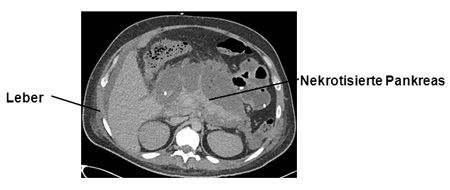
Computer-Tomographie (CT) einer schweren nekrotisierenden Bauchspeicheldrüsenentzündung (Pankreatitis)
- Konservative Therapie: Die chronische Pankreatitis wird hauptsächlich konservativ-medikamentös behandelt. Die wichtigste Massnahme ist der vollständige Verzicht auf Alkohol und Tabak. Da praktisch ausnahmslos alle Patientinnen und Patienten starke bis stärkste Schmerzen aufweisen, ist eine gute und ausreichende Schmerztherapie von grosser Bedeutung. Blutzuckereinstellung und der medikamentöse Ersatz der Verdauungsenzyme sind weitere Therapieansätze.
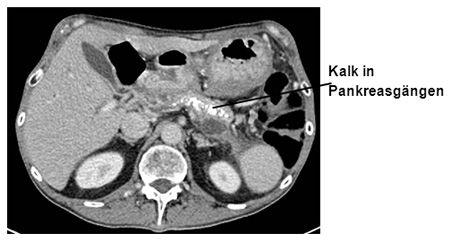
Computer-Tomographie (CT) einer chronischen kalzifizierenden Bauchspeicheldrüsenentzündung (Pankreatitis)
- Chirurgische Therapie: Als Folge der zunehmenden Vernarbung des Pankreas können der Hauptgallengang und der Pankreasgang, sowie das Duodenum (Zwölffingerdarm) eingeengt werden. In diesen Fällen kann eine Whipple- Operation oder eine duodenumerhaltende Pankreaskopfresektion notwendig werden. Haben sich als Folge wiederholter Entzündungsschübe grosse Zysten im Pankreas gebildet, so können diese ebenso wie ein isoliert gestauter Pankreasgang durch eine Drainageoperation abgeleitet werden.


