Die meisten Eingriffe werden als kombinierte Pankreas-Nierentransplantation bei Patientinnen und Patienten mit fortgeschrittener diabetischer Nephropathie durchgeführt. Allerdings werden heutzutage auch zunehmend und mit gleichem Erfolg Pankreastransplantationen nach Nierentransplantationen vorgenommen.
Indikation
Indikationen für eine Pankreas- oder Inseltransplantation sind:
- Altersgrenze 50
- Eine individuelle Nutzen-Risiko-Abwägung muss vor jeder Transplantation gemacht werden. Im Allgemeinen kann man sagen, dass:
- Patientinnen und Patienten, welche jünger als 50 Jahre alte sind, qualifizieren meisten sowohl für eine Pankreas- als auch eine Inseltransplantation.
- Patientinnen und Patienten, welche älter als 50 Jahre sind oder eine schwere koronare Herzkrankheit aufweisen, qualifizieren häufig nur für eine Inseltransplantation.
Abklärungen
Die Abklärungen für eine kombinierte Pankreas- oder Insel-Nierentransplantation umfassen folgende Untersuchungen:
- Allgemein-medizinische Untersuchungen
- Systematische Erfassung aller sonstigen diabetesspezifischen Folgeerkrankungen (Retinopathie, periphere und autonome Neuropathie)
- Neubeurteilung und Intensivierung der Insulintherapie (evtl. Insulinpumpe)
- Abklärung bezüglich Herzkreislauferkrankungen
- Nephrologisch-urologische Abklärungen
- Ausschluss einer möglichen Infekterkrankung
- Ausschluss eines Tumorleidens
- Immunologische Abklärungen und Gewebetypisierungen
- Abklärung der psycho-sozialen Situation und der Compliance
Warteliste
Nach Abschluss aller Abklärungen bespricht das Behandlungsteam, ob eine Patientin oder ein Patient auf die Warteliste aufgenommen werden kann.
Patientinnen und Patienten, welche ein Nierentransplantat durch eine Lebendspende erhalten, müssen in zwei Etappen transplantiert werden.
Die formale Aufnahme auf die Transplantationswarteliste erfolgt durch die Transplantationskoordination des USZ, welche die Organempfängerinnen und Organempfänger während der Wartezeit regelmässig kontaktiert.
Der Zeitpunkt der Transplantation kann nicht vorausgesagt werden. In der Regel beträgt die Wartezeit je nach Blutgruppe zwei bis fünf Jahre bis ein passendes Organ zur Verfügung steht.
Es ist wichtig, dass eine Patientin oder ein Patient auch während der Wartezeit bezüglich Transplantierbarkeit regelmässig vom betreuenden Fachleuten aus Diabetologie und Nephrologie untersucht und betreut wird. Zudem sollten die Patientinnen und Patienten ihre Erreichbarkeit stets gewährleisten.
Was passiert bei der Transplantation?
Pankreastransplantation
Die Pankreastransplantation erfolgt heterotop im Abdomen, dies bedeutet, dass dieses Organ zusätzlich transplantiert wird. Im Universitätsspital Zürich wird eine venöse Anastomose zwischen dem Transplantat, der Portalvene und der Vena mesenterica superior der Empfängerin oder des Emfpängers angelegt sowie eine arterielle Anastomose zwischen dem Transplantat und der Arteria iliaca communis vorgenommen. Die Drainage des exokrinen Pankreassaftes erfolgt durch die Seit-zu-Seit-Anastomose zwischen dem Duodenum und dem Jenunum der Empfängerin oder des Empfängers.
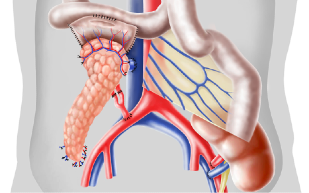
Anordnung der Organe im Abdomen und Gefässverbindungen.
Inseltransplantation
Nach der Isolation und Reinigung werden die Inselzellen qualitativen und quantitativen Tests unterzogen. Folgende Bedingungen müssen erfüllt sein, damit sie transplantiert werden können:
- > 4000 Inseläquivanlente pro Kilogramm Körpergewicht Empfänger
- < als 7 ml Gewebe
- > 30 % Reinheit
- > 70 % Viabilität
- negative Gramfärbung
Die Inselzellen werden durch ein Transplantationsmedium in die Pfortader der Empfängerin oder des Empfängers infundiert. Falls die Inseltransplantation gleichzeitig mit der Nierentransplantation erfolgt, findet die Infusion im Operationssaal statt. Andernfalls punktiert die Radiologin oder der Radiologe transkutan, transhepatisch die Pfortader und der Transplanteur infundiert die Inseln langsam während 10 – 15 Minuten. Die Inselzellen gelangen über den Blutkreislauf in die Leber und beginnen dort ihre Funktion aufzunehmen.
Muss ich Medikamente einnehmen?
Mit der Transplantation beginnt auch die Einnahme von Immunsuppressiva. Das sind Medikamente, welche die Abstossungsreaktion unterdrücken.
Zur Induktion, d.h. unmittelbar nach der Transplantation, kann eine Antikörpertherapie mit Basiliximab, Daclizumab oder ATG notwendig sein. Gleichzeitig wird zur Verhinderung von Abstossungsreaktionen eine sog. Triple-Therapie eingeleitet. Diese besteht in der Regel aus:
- Calcineurinantagonist (Ciclosporin, Tacrolimus)
- Antimetabolit (Mycophenolat, Azathioprin)
- Steroide (Prednison)
Im Verlauf der Transplantation wird diese Triple-Therapie reduziert und angepasst. Hierbei kann auch Rapamycin oder Everolimus anstelle der Calcineurinantagonisten eingesetzt werden.
Bei Inseltransplantation wird eine steroidfreie Immunsuppression mit Tacrolimus und Rapamun angewandt.
Wie wird die empfangende Person nachbetreut?
Meistens kann die Transplantationsempfängerin oder der Transplantationsempfänger nach sieben bis zehn Tagen das Spital verlassen. Die anschliessende ambulante Betreuung ist auf die Überwachung möglicher Abstossungsreaktionen, Nebenwirkungen der Immunsuppressiva oder das Auftreten von Infektionen ausgerichtet.
Vorerst wird die weitere Nachbetreuung engmaschig in der Klinik für Endokrinologie, Diabetologie und klinische Ernährungsberatung und in der Klinik für Nephrologie des Universitätsspitals Zürich durchgeführt. Bis zum dritten Monat wöchentlich bis zweiwöchentlich, danach einmal im Monat und später ein- bis zweimal im Jahr.
Nach sechs bis zwölf Monaten kann die Patientin oder der Patient wieder von seiner zuweisenden Nephrologin oder seinem zuweisenden Nephrologen übernommen und mit ihm gemeinsam betreut werden.
Das Leben nach der Transplantation?
Nach einer erfolgreichen Pankreas- oder Inselnierentransplantation wird die Lebensqualität der meisten Patientinnen und Patienten als sehr gut bezeichnet. Viele von ihnen sind wieder voll arbeitsfähig und nehmen aktiv am Leben teil.
Der Erfolg der Transplantation basiert auf folgenden drei Schwerpunkten:
- Regelmässige Kontrollen beim Diabetologen und Nephrologen
- Entwicklung einer guten Eigenbeobachtung
- Regelmässige und disziplinierte Einnahme der immunsuppressiven Medikamente
Wie sind die Resultate?
Die kombinierten Pankreas- und Inseltransplantationen zeigen heutzutage sehr gute Resultate.
Mit einer erfolgreichen kombinierten Pankreas- oder Inseltransplantation kann die Dialysefreiheit und bei Pankreastransplantation eine 80 – 90 %-ige Insulinunabhängigkeit erzielt werden.
Bei Patientinnen und Patienten mit einer kombinierten Inseltransplantation besteht das Ziel in einer guten Blutzuckerkontrolle (HbA1c ~ 6 %) ohne schwere Hypoglykämien.
Wenn dieses Ziel nicht erreicht wird, kann die Transplantation der Inselzellen wiederholt werden. Eine Insulinunabhängigkeit kann auch mit einer Inseltransplantation erreicht werden, ist jedoch nicht die Regel (unter anderem wegen Spendermangel). 80 % der Patientinnen und Patienten weisen nach Inseltransplantation eine eigene endogene Insulinsekretion auf.
Die Patienten sind wieder unabhängiger und ihre Lebensqualität ist um ein Vielfaches verbessert. Viele der Patienten sind nach der Transplantation wieder voll arbeitsfähig.
Der Erfolg der kombinierten Transplantation hängt von vielen Faktoren ab. Einer der wichtigsten Faktoren, die das Überleben der Transplantate beeinflussen, ist die Immunantwort des Empfängers auf die Gewebeantigene des Spenders.


